70岁的李爷爷(化名)是一位晚期肿瘤患者,长期遭受牙齿疼痛的困扰。由于基础疾病的影响,他未能接受规范的牙齿治疗。为此,他选择在一家诊所进行拔牙,却意外地引发了严重的并发症——下颌骨大面积坏死。随后数周,他经历了口腔内恶臭、化脓以及颌骨坏死不断加剧的折磨。为了寻求进一步的治疗,李爷爷转至海南口腔医院,该院专业医疗团队成功为他实施了救治,有效控制了病情,为他的健康带来了转机。
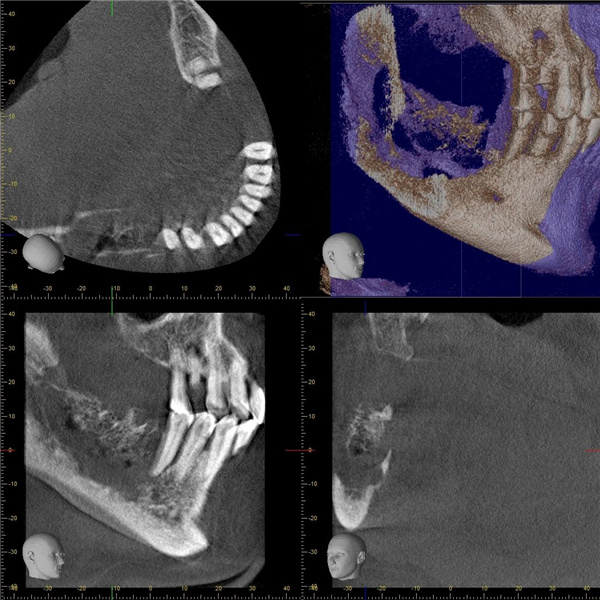
图:患者术前牙片
李爷爷的故事始于一次看似普通的牙科治疗。由于后牙松动,他在一家当地诊所接受了普通的拔牙手术。然而,李爷爷在之前进行了抗肿瘤治疗及防止骨转药物的注射,这次未经全面评估的拔牙操作,却意外地导致了他下颌骨的大面积坏死。李爷爷疼痛难忍、进食困难,口腔异味及生活质量急剧下降,自己和家人也陷入了深深的担忧之中。而且范围在不断增加,随着坏死下颌骨暴露引起了舌部大面积溃疡,进食受到很大影响。
正当全家感到无助之时,朋友推荐他们前往海南口腔医院寻求帮助。李爷爷到达医院后,随即接受了多学科专家团队的联合评估,基于评估结果,医院为他制定了一个详尽的治疗方案。
经过详细讨论,医疗团队决定采用一种创新的治疗方法:利用自体血浓缩生长因子(CGF)来促进创面愈合。这种方法不仅可以加速组织修复,还能有效减少炎症反应,保护下槽牙神经不受损害。
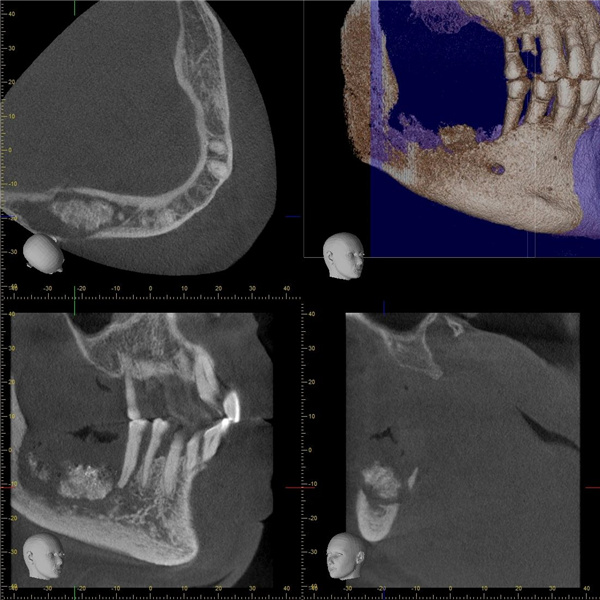
图:患者术后片
手术当天,由口腔颌面外科副主任胡尔曼医生主刀、邓伦孔医生担任助手的医疗团队,在麻醉科和手术室团队的紧密配合下,为李爷爷实施了一场关键的手术。术中,医疗团队惊讶地发现,李爷爷的下颌骨坏死范围几乎占据了整个一侧。
面对这一复杂情况,胡尔曼医生以较高的专业素养和细致的操作,小心翼翼地刮除了所有坏死组织,确保每一处细节都得到妥善处理。为了促进伤口愈合并降低感染风险,他随后将富含生长因子的自体血液均匀涂抹于创面上,并使用牙龈缝合技术覆盖整个区域,防止创面直接暴露于口腔环境中。整个手术过程十分顺利,术后李爷爷的疼痛感消失,效果令人满意。
为了进一步巩固疗效,李爷爷还需要接受高压氧治疗,以促进组织的快速恢复。高压氧治疗的周期及强度将依据他的全身状况,由多学科团队进行综合评估后确定。同时,考虑到李爷爷的肿瘤病情,海南口腔医院的医疗团队正积极与其他专业机构沟通协作,旨在寻找更为适合的靶向药物,以期为李爷爷提供更加精准和有效的治疗方案。整个治疗过程将在多学科专家的共同指导下进行,确保李爷爷能够得到全面、个性化的医疗服务。
“我们不能轻易放弃任何一位患者。”胡尔曼副主任坚定地说,“即使是在面对复杂情况时,也要尽最大努力为他们创造希望。”
科普小知识
药物性相关颌骨坏死是一种因治疗恶性肿瘤骨转移、骨质疏松症等疾病,大量使用抗骨吸收类药物或其他靶向药物后而发生的严重并发症。临床上常表现为颌骨坏死最多见,尤其是牙槽骨暴露、流脓、长期伤口不愈合及死骨形成,并伴有疼痛、牙松动、面部红肿等症状。不完全统计显示,下颌骨受累占67%,上颌骨占25%,上、下颌骨同时受累占8%。
不光是以上药物,还有很多药物均引起颌骨坏死可能。
自2003年首次报道后,相关的病例逐渐增多,尤以双膦酸盐类药物性颌骨坏死最多,药物性相关颌骨坏死的发病机制被认为是多因素共同作用的,其中与破骨细胞功能抑制、微循环功能障碍、口腔细菌感染等均有关系。双膦酸盐是一类主要作用于破骨细胞,抑制骨吸收的药物,使用双膦酸盐的时间越长,发生颌骨坏死的风险越高。有研究表明,用药时间超过6个月者,发生颌骨坏死的风险明显增加。且在已报道的病例中,90%以上药物性相关颌骨坏死患者为静脉注射双膦酸类药物所致。
近年来,除了双膦酸盐类药物引起的颌骨坏死外,一些抗骨吸收、抗血管生成新型药物导致颌骨坏死的报道也越来越多,如狄诺塞麦、贝伐单抗、舒尼替尼等。故2014年美国颌面外科医师协会将药物性相关颌骨坏死归类为药物相关性颌骨坏死。同时,拔牙、不良修复体、口腔卫生状况不良等局部因素也被认为会增加颌骨坏死的发生率,尤其是拔牙,被视为最危险的局部因素。该患者有拔牙史,从拔牙后创口不愈到下颌骨大面积死骨形成约几个月时间,病情发展迅速;拔牙后牙槽骨外露,长期处于局部感染状态,加速了颌骨的坏死。
双膦酸盐除作用于硬组织外,还作用于口腔黏膜细胞,影响口腔黏膜细胞的再上皮化。若加之局部不良修复体的压力作用,会使黏膜变薄、破损,这可能是本例中右下颌骨磨牙区出现骨坏死的原因。

